قصور القلب
التعريف
قصور القلب هي حالة تحدث عندما تعجز عضلة القلب عن ضخ الدم إلى أعضاء الجسم بالشكل المطلوب. وعندما يحدث قصور القلب يتجمع الدم والسوائل في القلب والرئتين، مما يؤدي إلى ضيق نفس.
هنالك بعض الحالات المرضية التي تؤثر على القلب تدريجياً مؤدية إلى ضعف قلوصيته أو إفقاده المرونة التي يحتاجها لاستيعاب الدم الوارد إليه وبالتي إضعاف قدرته على ضخ الدم. هذه الحالات تتضمن ارتفاع الضغط الشرياني وتضيق الشرايين الإكليلية.
العلاج الملائم للحالة قد يساعد في تحسين الأعراض وإطالة عمر المريض. كما أن لتغيير نمط الحياة دور أساسي في ضبط المرض متضمنةً تخفيف الوزن، ممارسة الرياضة، تقليل الوارد من الملح وتخفيف التوتر.
على الرغم من هذا فإن قصور القلب يعتبر مرض مهدد للحياة. الأشخاص الذين يعانون من قصور في القلب قد يعانون من أعراض صارخة. بعضهم قد يحتاج لزراعة القلب أو جهاز لمساعدة القلب على أداء عمله.
يدعى قصور القلب في بعض الحالات “قصور القلب الاحتقاني”
الأعراض

تنبع أعراض قصور القلب في عدم قدرة القلب على تأمين الدم الكافي لتروية باقي أعضاء الجسم.
قد تتطور الأعراض تدريجياً على فترة من الزمن أو تحدث فجأة وهذا ما يميز بين نوعي قصور القلب الحاد والمزمن. وهذه الأعراض تتضمن:
ضيق النفس عند ممارسة الجهد أو على الراحة.
ضعف وتعب عام في الجسم.
وذمات في القدمين والكاحلين.
نبض قلبي متسارع أو غير منتظم.
تراجع القدرة على أداء المهام.
صوت وزيز في التنفس.
سعال معند أو سعال مع قشع أبيض أو وردي يحوي مشحات دموية.
انتفاخ في منطقة البطن "حبن".
اكتساب سريع للوزن ناتج عن احتباس السوائل في الجسم.
غثيان ونقص الشهية للطعام.
صعوبة في التركيز أو انخفاض في الانتباه.
ألم صدري إذا كان سبب قصور القلب ذبحة قلبية.
متى تزور الطبيب
يجب عليك مراجعة الطبيب إذا كنت تعتقد أنك تملك أعراض قصور القلب. وعليك الاتصال بالإسعاف فوراً إذا واجهت الأعراض التالية:
ألم ضاغط في منطقة الصدر لا يمكن تحديد مكانه بدقة.
إغماء أو تعب شديد.
نبض سريع أو غير منتظم مترافق مع ضيق في النفس، ألم صدري أو إغماء.
ضيق نفس مفاجئ أو شديد مع سعال مترافق بقشع أبيض أو وردي رغوي.
هذه الأعراض قد تكون بسبب قصور القلب ولكن هنالك احتمالات أخرى عديدة قد تسببها لذلك لا تحاول تشخيص حالتك بنفسك وراجع الطبيب المختص.
في غرفة الإسعاف سيقوم الأطباء بإجراء الفحوص لمعرفة سبب الأعراض لديك إذا كان سببها قصور القلب أو مرضاً آخر.
اتصل بالطبيب المشرف على حالتك حالاً إذا كنت مشخص بمرض قصور القلب وشعرت بأنَّ:
الأعراض أصبحت أسوأ بشكل مفاجئ.
طورت أحد الأعراض الجديدة التي لم يسبق لك أن واجهتها من قبل.
اكتسبت 2.3 كيلوغرام أو أكثر خلال أيام القليلة الماضية.
هذه الأعراض هي دلالة على أن قصور القلب الحالي يتجه نحو الأسوأ أو أن العلاج الحالي غير مجدي.
الأسباب
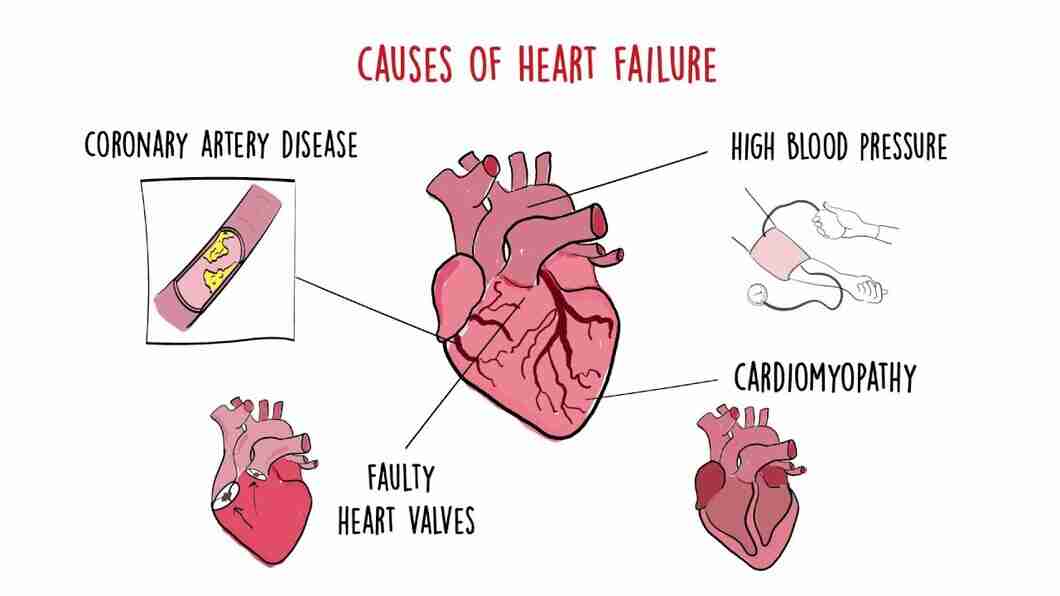
قصور القلب قد يحدث بسبب ضعف القلب، أذية فيه أو قساوته.
في حالة تضرر القلب أو ضعفه فإن حجرات القلب قد تتوسع وتصبح أكبر من الطبيعي. وبسبب الضعف في قلوصية القلب فإنّ قدرته على ضخ الدم لأعضاء الجسم لا تعد كافية.
في حال قساوة حجرات القلب الأساسية في ضخ الدم والتي تدعى بال: "بطينات"، في هذه الحالة لا يعد بإمكان القلب أن يمتلئ بالدم بشكل جيد بين الضربات القلبية.
ألياف العضلة القلبية قد تتأذى نتيجة لإنتانات معينة تصيب القلب، تعاطي الكحول بإسراف، أدوية غير مشروعة، بعض العلاجات الكيماوية. كما قد تلعب الجينات دور في ذلك.
من الأسباب الرئيسية في حدوث قصور القلب:
أمرض الأوعية الإكليلية المغذية للقلب والذبحة الصدرية: تعتبر أمراض الأوعية الإكليلية هي السبب الأشيع لقصور القلب. يتطور هذه المرض نتيجة لتراكم لويحات شحمية في الشرايين. مؤدية في النهاية إلى تضيق هذه الشرايين وما ينتج عنه من نقص تدفق الدم الأمر الذي قد يقود لذبحة صدرية.
تحدث الذبحة الصدرية بشكل فجائي عندما يحدث انسداد لأحد الأوعية المغذية للقلب بشكل كامل. الضرر الذي يحدث على عضلة القلب جراء الذبحة الصدرية قد يؤدي لعدم قدرة القلب على ضخ الدم بالشكل المطلوب.
ارتفاع الضغط الشرياني:
هذه الحالة تجهد القلب بشكل أكبر لأداء عمله في ضخ الدم. مع الزمن، الجهد الزائد على القلب قد يؤدي لقساوة القلب أو ضعف قدرته على أداء عمله بالشكل المطلوب.
أمراض القلب الصمامية:
تساهم الصمامات القلبية في إبقاء مسار جريان الدم في القلب بالاتجاه الصحيح وإذا لم يعمل الصمام بالشكل المطلوب، سيواجه القلب صعوبة أكبر في ضخ الدم. هذا يقود مع الزمن إلى ضعف العضلة القلبية. إن معالجة بعض أشكال أمراض الصمامات قد تساعد في تحسين قصور القلب.
التهاب العضلة القلبية:
أشيع أسباب التهاب العضلة القلبية هي الفيروسات ومنها فيروس كورونا "COVID 19"، وقد تؤدي لقصور قلب أيسر.
أمراض القلب الخلقية:
إذا لم تتشكل بعض حجرات القلب أو الصمامات خلال الحياة الجنينية بالشكل الصحيح، ستواجه أجزاء القلب الأخرى صعوبة في ضخ الدم مما قد يؤدي لقصور القلب.
اضطرابات نظم القلب:
النظم القلبي الشاذ قد يؤدي لنبضان القلب بشكل سريع جداً، مشكلاً عبئاً زائد في عمل القلب. كما أن النظم القلبي البطيء قد يؤدي لقصور القلب. معالجة اضطرابات نظم القلب قد تؤدي لتراجع قصور القلب لدى بعض المرضى.
أمراض أخرى:
بعض الأمراض المزمنة قد تساهم في إحداث قصور القلب. مثل مرض السكري، فيروس نقص المناعة المكتسب "الإيدز"، فرط نشاط أو قصور الغدة الدرقية، أو تراكم الحديد معدن الحديد أو البروتين في القلب.
تتضمن أسباب قصور القلب الحاد أيضاً:
إرتكاسات تحسسية.
أي مرض يؤثر على الجسم ككل.
خثرات دموية في الرئتين "صمّة رئوية".
الإنتانات الشديدة.
إستعمال بعض الأدوية.
الفيروسات التي تهاجم عضلة القلب.
يبدأ قصور القلب عادةً في الحجرة السفلية اليسرى من القلب والتي تدعى البطين الأيسر وهي الحجرة الأساسية في عمل القلب. على الرغم من ذلك قد يصيب قصور القلب الجزء الأيمن من القلب وبشكل أساسي الحجرة السفلية اليمنى من القلب والتي تدعى البطين الأيمن. في بعض الحالات قد يصيب قصور القلب كلا القسمين الأيمن والأيسر.
نمط قصور القلب
قصور القلب الأيمن
هذا النمط يؤثر على الحجرة السفلية اليمنى من القلب والتي تدعى البطين الأيمن. السوائل في هذه النمط قد تتراكم في البطن والقدمين مسببةً حبن ووذمات.
قصور القلب الأيسر
هذا النمط يؤثر على الحجرة السفلية اليسرى من القلب والتي تدعى البطين الأيسر. السوائل في هذا النمط قد تتراكم في الرئتين مؤدية إلى ضيق في النفس.
قصور القلب منخفض الكسر القذفي، يدعى أيضاً قصور القلب الانقباضي
هو نمط من قصور القلب الأيسر. يعجز فيه البطين الأيسر عن التقلص بشكل جيد. ويكون القلب غير قوي كفايةً لضخ الدم إلى باقي أنحاء الجسم.
قصور القلب سوي الكسر القذفي، يدعى أيضاً قصور القلب الانبساطي
هو نمط من قصور القلب الأيسر. يعجز فيه البطين الأيسر عن الاسترخاء لتلقي الدم بشكل جيد. ويواجه القلب مشكلة في الامتلاء بالدم فيعجز عن ضخ الدم بشكل كافي إلى باقي أنحاء الجسم.
عوامل الخطورة

تتضمن الأمراض والحالات التي تزيد من خطورة حدوث قصور القلب:
أمراض الأوعية الإكليلية:
تضيق الشرايين الإكليلية يؤدي لانخفاض تزويد القلب بحاجته من الدم المحمل بالأوكسجين اللازم لأداء وظيفته، مؤدياً لضعف القلب.
الذبحة القلبية:
الذبحة القلبية هي نمط من أنماط أمراض الأوعية الإكليلية التي تحدث فجأةً. الضرر الحاصل على ألياف العضلة القلبية قد يعني أن القلب لن يؤدي وظيفته المطلوبة بشكل جيد فيما بعد.
أمراض القلب الصمامية:
امتلاك صمام لا يعمل بشكل جيد يرفع خطورة الإصابة بقصور القلب.
ارتفاع الضغط الشرياني:
كلما ارتفع الضغط بشكل أكبر سيرتفع الجهد اللازم لعمل القلب بشكل أكبر وبالتالي ضعف وظيفته مع مرور الوقت.
نظم قلبي غير منتظم:
النظم القلبي غير المنتظم خصوصاً إذا كان سريع جداً ومتكرر قد يضعف العضلة القلبية مسبباً قصور قلب.
أمراض القلب الخلقية:
بعض الأشخاص الذين يطورون قصور قلب قد ولدوا بمشكلة قلبية تؤثر على بنية أو وظيفة القلب لديهم.
السكري:
يرفع مرض السكري من خطورة أمراض الأوعية الإكليلية وارتفاع الضغط الشرياني.
انقطاع التنفس أثناء النوم:
عدم القدرة على التنفس بشكل جيد أثناء النوم ينقص من مستويات الأوكسجين في الدم بالإضافة إلى أنه يزيد من خطورة حدوث نظم قلبي غير منتظم. وكلا هاتين المشكلتين يضعفان القلب.
البدانة:
الأشخاص الذين يعانون من البدانة يمتلكون خطر أعلى لتطوير قصور القلب.
الإنتانات الفيروسية:
بعض الإنتانات الفيروسية تسبب ضرر على العضلة القلبية.
الأدوية التي قد تزيد من خطورة حدوث قصور قلب:
بعض أدوية السكري: وجدت الأبحاث أن بعض أدوية السكري التي تدعى rosiglitazone و pioglitazone ترفع خطورة حدوث قصور القلب لدى بعض الأشخاص. على الرغم من ذلك يجب عدم إيقاف هذه الأدوية قبل استشارة الطبيب المختص أولاً.
بعض الأدوية الأخرى: من الأدوية الأخرى التي تزيد خطورة حدوث قصور القلب هي مضادات الالتهاب غير الستيروئيدية (NSAIDs)، بالإضافة لبعض الأدوية التي تعالج ارتفاع الضغط الشرياني، السرطان، أمراض الدم، اضطرابات نظم القلب، أمراض الجهاز العصبي والإنتانات.
بعض عوامل الخطورة الأخرى لقصور القلب:
التقدم بالعمر: تقل قدرة القلب على العمل مع التقدم بالعمر حتى في الناس الأصحاء.
تعاطي الكحول: تعاطي الكثير من الكحول قد يضعف القلب ويؤدي إلى قصور القلب.
التدخين: يزيد التدخين من خطورة أمراض القلب عامةً وقصور القلب خاصةً.
الاختلاطات
يجب على مريض قصور القلب إجراء زيارات دورية للطبيب حتى لو كانت الأعراض في تحسن وذلك لإجراء الفحوص اللازمة لتحري الاختلاطات وبالتالي تداركها باكراً.
تعتمد اختلاطات قصور القلب على عمر المريض، الحالة الصحية العامة للمريض بالإضافة لشدة المرض لديه. على العموم تتضمن هذه الاختلاطات:
أذية أو قصور كلوي: ينقص قصور القلب من تدفق الدم إلى الكليتين وفي حالة عدم العلاج قد يؤدي هذا الأمر إلى قصور كلوي. قد يحتاج الضرر الكلوي الحاصل بسبب قصور القلب إلى تحال دموي للعلاج.
مشاكل قلبية أخرى: قد يؤدي قصور القلب إلى تغيرات على مستوى حجم القلب أو وظيفته. هذه التغيرات قد تؤدي إلى أذية في صمامات القلب أو اضطراب في نظم القلب.
أذية كبدية: قد يؤدي قصور القلب إلى تراكم السوائل في الكبد مما يضع ضغطاً كبير عليه. تجمع السوائل هذا قد يؤدي إلى تندب الكبد وصعوبة في أداء عمل الكبد بصورة جيدة.
موت قلبي مفاجئ: إذا كان القلب ضعيف للغاية، هناك خطر للموت المفاجئ بسبب اضطرابات النظم الخطيرة.
الوقاية
أفضل طريقة لتجنب قصور القلب هي علاج وضبط الحالات التي تسببه. هذه الحالات تتضمن أمراض الأوعية الاكليلية، ارتفاع الضغط الشرياني، السكري والبدانة.
بعض التغييرات في نمط الحياة الشخصية قد يساعد على تجنب قصور القلب أو ضبطه في حال وجوده. وهذه بعض التوصيات التي تساعد في نمط حياة أفضل:
إيقاف التدخين.
ممارسة بعض التمارين الرياضية.
تناول طعام صحي.
الحفاظ على وزن صحي.
تخفيف التوتر.
تناول الأدوية الموصوفة بانتظام.
التشخيص
لتشخيص قصور القلب يقوم الطبيب بفحص المريض وطرح بعض الأسئلة المتعلقة بالأعراض التي يعاني منها بالإضافة لأخذ قصته المرضية وتحري عوامل الخطورة الموجودة التي ترفع خطر حدوث قصور القلب مثل ارتفاع الضغط الشرياني، أمراض الأوعية الإكليلية والسكري.
كما أن الطبيب خلال الفحص السريري سيقوم بإصغاء القلب بواسطة السماعة الطبية للبحث عن بعض الأصوات المرضية التي قد تسمع في قصور القلب وتدعى "النفخات". كما أنه سيتحرى عن انتفاخ الأوردة في العنق والوذمات في القدمين والبطن.
الفحوص
من الفحوص التي قد تجرى لتشخيص قصور القلب:
اختبارات دموية: تساعد الاختبارات الدموية في تحري بعض الأمراض الدموية التي قد تؤدي إلى قصور قلب. كما أن الاختبارات الدموية قد تكون موجهة لتحري بروتين محدد يتم إنتاجه من القلب والأوعية الدموية وترتفع مستوياته في الدم في حالة قصور القلب.
صورة الصدر البسيطة: تظهر هذه الصورة حالة القلب والرئتين.
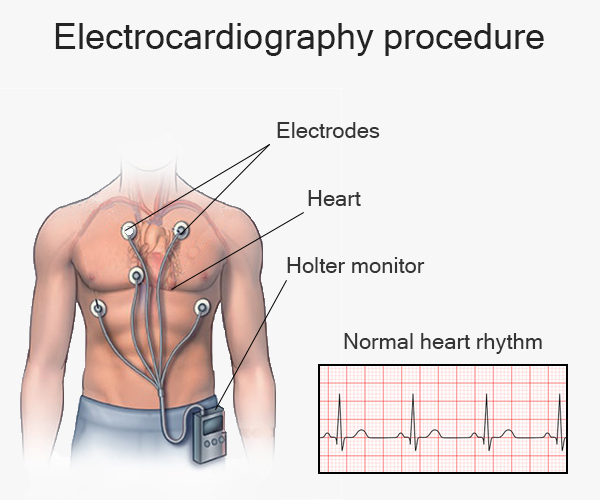
تخطيط القلب الكهربائي (ECG): هذا الاختبار السريع يسجل الإشارات الكهربائية الصادرة عن القلب. ويظهر عليه سرعة النظم القلبي ويتم من خلاله تحديد اضطرابات النظم القلبي في حال وجودها.
ايكو القلب: تقوم الموجات الصوتية بتشكيل صورة عن القلب النابض. يظهر هذا الاختبار بنية وحجم القلب بالإضافة لحالة الصمامات القلبية.
تقييم الكسر القذفي: الكسر القذفي هو ناتج معادلة حسابية تقوم بتقييم حجم الدم المنطلق من القلب في كل نبضة. يتم تقييم الكسر القذفي من خلال ايكو القلب. تساعد نتيجة الكسر القذفي في تصنيف قصور القلب وتحديد العلاج. الكسر القذفي الذي يزيد عن 50% يعتبر مثالي، وعلى الرغم من ذلك يوجد أنواع من قصور القلب يكون الكسر القذفي فيها يزيد عن 50%.
اختبار الجهد القلبي: يتم في هذا الاختبار مراقبة القلب خلال قيام المريض بنشاط فيزيائي. يظهر هذا الاختبار كيف يتعامل القلب مع النشاط الفيزيائي الذي يطبقه المريض.
تصوير طبقي محوري للقلب: يقوم هذا الاختبار باستعمال الأشعة السينية لإعطاء مقاطع عرضية للقلب.
تصوير رنين مغناطيسي للقلب: يجرى هذا الاختبار باستعمال حقل مغناطيسي وأمواج راديوية لإعطاء صورة عن القلب.
قثطرة إكليلية: يساعد هذا الاختبار في تحديد مكان التضيق في الأوعية الإكليلية.
خزعة قلب: في هذا الفحص يقوم الطبيب بأخذ قطعة متناهية الصغر من القلب لإجراء الفحوص عليها. يجرى هذا الفحص لتشخيص بعض أمراض العضلة القلبية التي تؤدي لقصور القلب.
بعد الفحوص التي تجرى لتشخيص قصور القلب قد يقوم الطبيب بإخبار المريض بمرحلة قصور القلب لديه. يساعد تحديد مرحلة قصور القلب في اختيار العلاج المناسب للحالة. يوجد تصنيفين لتحديد مرحلة قصور القلب:
تصنيف جمعية نيويورك لأمراض القلب New York Heart Association (NYHA):
المرحلة الأولى
لا يوجد أعراض قصور قلب.
المرحلة الثانية
يمكن القيام بالأعمال اليومية الاعتيادية دون صعوبة. لكن يظهر ضيق نفس وتعب عند ممارسة الجهد.
المرحلة الثالثة
يوجد صعوبة في القيام بالأعمال اليومية الاعتيادية.
المرحلة الرابعة
يوجد ضيق نفس حتى في أثناء الراحة. تعتبر هذه المرحلة أشد مراحل قصور القلب.
تصنيف الجمعية الأمريكية لأمراض القلب American Heart Association:
يتم في هذا التصنيف اعتماد أحرف من A حتى D لوضع مرحلة قصور القلب. يوجد في هذا التصنيف فئة للأشخاص الأصحاء الذين يحملون خطورة عالية لتطوير قصور القلب.
المرحلة A
يوجد عوامل خطورة عالية لتطوير قصور قلب دون وجود أي عرض أو علامة على قصور القلب.
المرحلة B
يوجد مرض قلبي دون وجود أي عرض أو علامة على قصور القلب.
المرحلة C
يوجد مرض قلبي مع وجود بعض الأعراض والعلامات على قصور القلب.
المرحلة D
مرحلة متقدمة من قصور القلب تحتاج إلى عناية خاصة.
العلاج

يعتمد علاج قصور القلب على السبب المؤدي له. يتضمن العلاج عادةً تغيير نمط الحياة والأدوية. إذا وجدت حالة مرضية أخرى تؤدي إلى قصور القلب فإن علاجها قد يساعد في تحسين قصور القلب.
بعض المرضى قد يكونوا بحاجة إلى عملية جراحية لإعادة فتح الشرايين المسدودة، أو وضع جهاز يساعد القلب على العمل بشكل أفضل.
مع العلاج المناسب فإن أعراض قصور القلب ستبدأ بالتراجع.
المراجع:
https://www.mayoclinic.org/diseases-conditions/heart-failure/symptoms-causes/syc-20373142
